Udar mózgu wynika z nieprawidłowości związanych z krążeniem mózgowym. W przeważającej części przypadków dochodzi do udaru niedokrwiennego, a więc ograniczenia dopływu krwi do mózgu. W wyniku udaru następuje uszkodzenie obszarów mózgu, które skutkuje zmianami w zakresie mobilności oraz w zakresie funkcjonowania poznawczego i emocjonalnego. Poważnym problemem medycznym pozostającym w związku z udarem jest depresja.
Konsekwencje udaru
Skutki udaru mózgu zależne są od różnych czynników m.in. rodzaju udaru, skali uszkodzeń, lokalizacji obszaru dotkniętego uszkodzeniem. Powszechna świadomość dotycząca konsekwencji udaru mózgu skupiona jest wokół następstw związanych z ograniczeniami poruszania się. Wynika to najpewniej z faktu, że konsekwencje w zakresie ruchomości są najbardziej widoczne jako te utrudniające funkcjonowanie i samodzielność. Faktycznie, uszkodzenia mózgu powstałe podczas udaru mogą doprowadzić do następstw w postaci paraliżu lub niedowładu kończyn. Dokonany epizod naczyniowy mózgu może przynieść niezdolność do wykonywania ruchu lub poważnie ograniczyć zakres funkcji ruchowych. Może pojawić się bolesna spastyczność. W wyniku udaru pojawiają się inne problemy jak zaburzenia mowy, komunikacji i trudności w zakresie poznawczym. Skutki udaru nie ograniczają się wyłącznie do wymienionych następstw. Sięgają również obszaru zdrowia psychicznego. Poważną i rozpowszechnioną konsekwencją udaru jest depresja.
Depresja poudarowa
Warto wiedzieć, że depresja poudarowa (ang. Post-Stroke Depression – PSD) to najczęstsze powikłanie zdrowia psychicznego pojawiające się po udarze. Szacuje się, że depresja występuje u około 30% pacjentów, którzy doznali udaru. Jest to wynik wyższy niż dla występowania depresji w światowej populacji ogólnej, dla której wskaźnik depresji oscyluje w przedziale 4%. Depresja po udarze ogranicza odzyskiwanie zdolności funkcjonalnych, a więc utrzymuje pacjenta w stanie niepełnosprawności. Warto o tym pamiętać, gdy nie następuje postęp w rehabilitacji – przyczyną może być depresja. Diagnoza depresji po udarze obejmuje te same kryteria diagnostyczne co w innych okolicznościach. Natomiast trzeba mieć na względzie fakt, że na objawy depresji nakładają się objawy choroby somatycznej. Utrudnieniem w diagnozie depresji poudarowej jest bariera komunikacyjna mogąca pojawić się po udarze oraz trudności poznawcze. Wtedy kluczowa jest obserwacja zachowań pacjentów. Nawet jeśli osoba nie jest w stanie zakomunikować wprost swojego nastroju lub myśli, pewne widoczne zachowania mogą wskazywać, że pacjentowi towarzyszy depresja. Depresja po udarze ma wpływ na przebieg rehabilitacji ruchowej i nieleczona może ograniczyć powrót do sprawnego funkcjonowania.
Udar i depresja
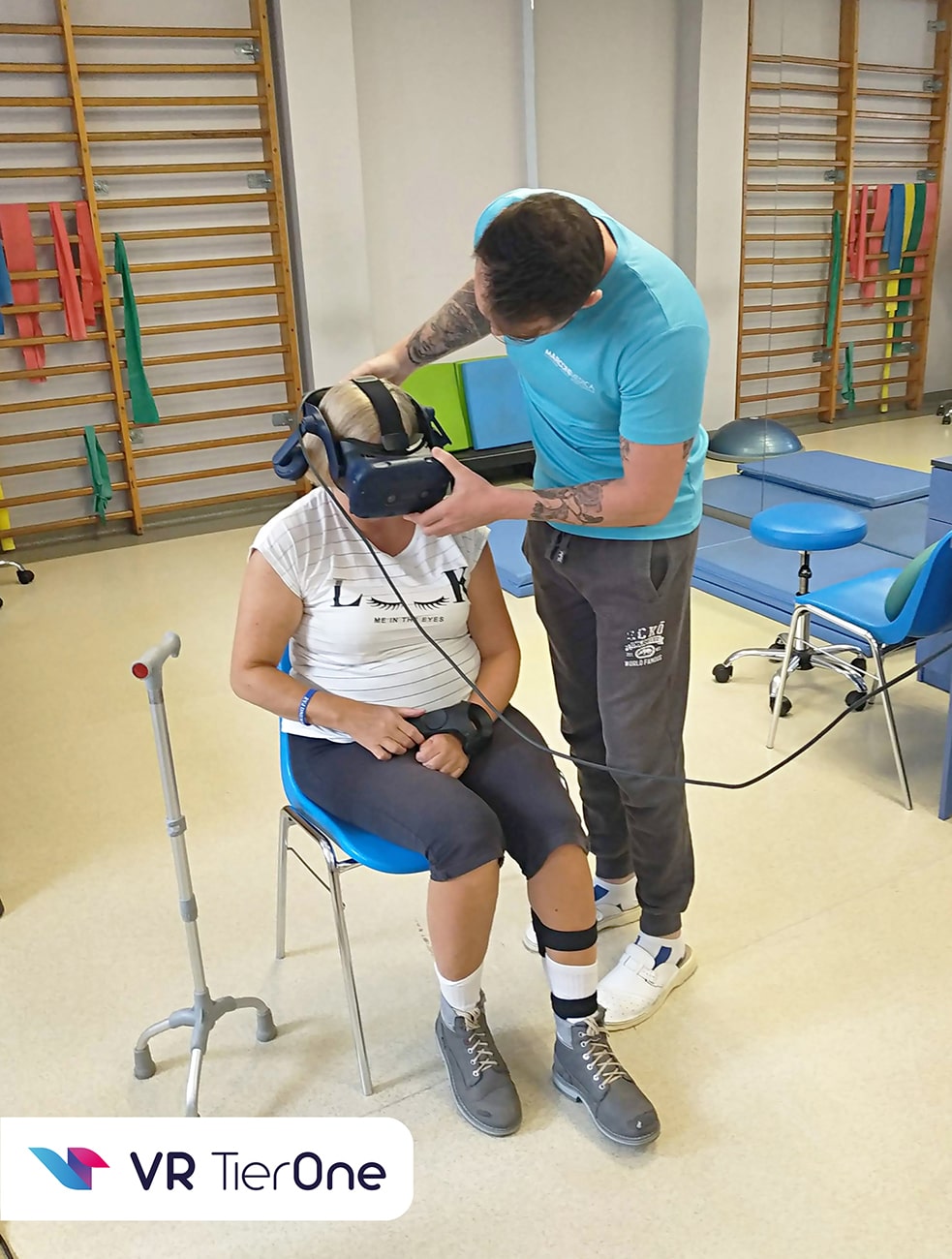
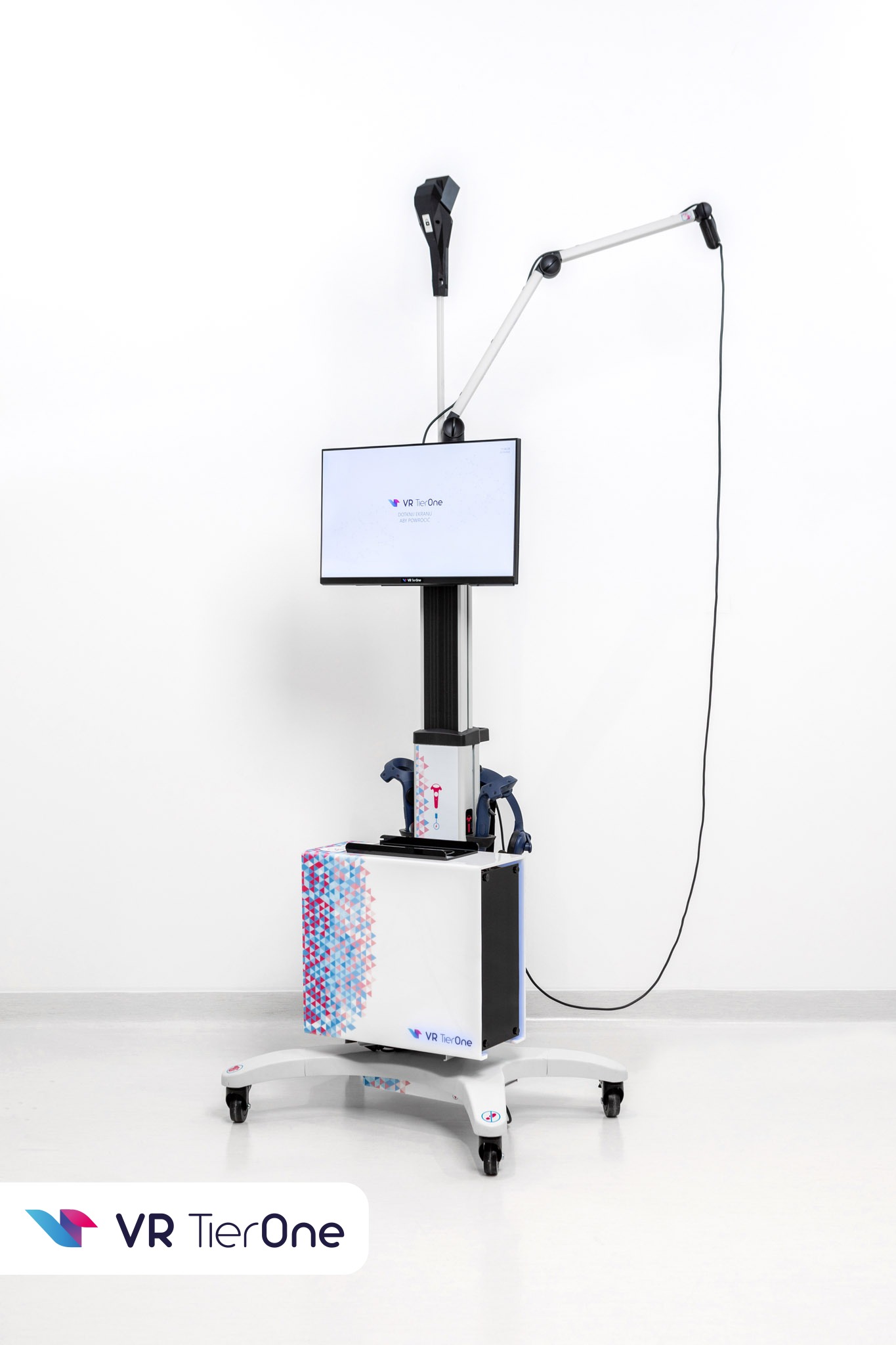
Depresję rozwijającą się po udarze należy rozpatrywać jako neuropsychiatryczne powikłanie po udarze, jako następstwo zdarzenia. Zwraca się uwagę jednak, że depresja może stać się przyczyną udaru. Możemy mieć do czynienia z pacjentem po udarze, u którego depresja występowała już przed zdarzeniem. Depresja po udarze rozwija się wieloczynnikowo. Na rozwój depresji po udarze wpływ mają czynniki biologiczne w postaci zmian biochemicznych stwierdzanych u chorych po udarze. Niebagatelny wpływ na rozwój depresji mają również czynniki psychospołeczne np. stres i brak wsparcia w trudnym doświadczeniu. Należy mieć na względzie, że depresja podwyższa ryzyko wystąpienia udaru mózgu i śmiertelności z tego powodu. Leczenie objawów depresji jest konieczne u każdej osoby, tak przed wystąpieniem udaru jak i po. Pewną trudność w leczeniu depresji po udarze wyznaczają cechy grupy pacjentów, którzy doznali udaru. Są to zwykle osoby starsze, u których współistnieją jednocześnie różne choroby. Podeszły wiek i wielochorobowość z jednej strony podnosi ryzyko pojawienia się depresji, z drugiej zaś strony wymaga ostrożności w postępowaniu np. z uwagi na ewentualne interakcje lekowe. Leczenie depresji może wymagać zastosowania środków farmakologicznych. W sytuacji lekkiej i umiarkowanej postaci depresji leczenie może być prowadzone za pomocą oddziaływania psychoterapeutycznego. Psychoterapia w odniesieniu do osób po udarze może mieć charakter leczniczy oraz prewencyjny. Ważną rolę odgrywa również psychoedukacja. Wsparciem repertuaru niefarmakologicznych sposobów leczenia depresji po udarze stanowi innowacyjna terapia wirtualna. Terapia została przebadana naukowo w grupie pacjentów po udarze mózgu, u których wystąpiły objawy depresji, lęku i stresu. Oficjalny tytuł badania w tej grupie pacjentów brzmi: Evaluation of the Effectiveness of the „VRTierOne” Virtual Therapeutic Game as a Method Supporting the Post-stroke Rehabilitation. Wykaz badań naukowych możesz znaleźć tutaj. Wirtualna terapia prowadzona za pomocą urządzenia medycznego VR TierOne została wprowadzona do lecznictwa i służy pacjentom w rehabilitacji poudarowej. Terapia wirtualna sprzyja poprawie nastroju, motywacji do ćwiczeń, wspiera funkcje poznawcze i angażuje motorykę. Metoda ta jest bezpieczna i dobrze tolerowana przez osoby starsze. Więcej o terapii depresji za pomocą VR TierOne u pacjentów po udarze mózgu możesz przeczytać tutaj.
Podsumowanie
-
- Depresja jest najczęstszym powikłaniem psychiatrycznym udaru mózgu.
- Depresję po udarze stwierdza się u 30% pacjentów.
- Depresja i udar mózgu posiadają zbiór wspólnych czynników ryzyka.
- Depresja poudarowa opóźnia zdrowienie i pogarsza życie chorych.
- Depresja po udarze wiąże się ze spadkiem nastroju i motywacji do ćwiczeń.
- Depresja po udarze wymaga leczenia celem wsparcia rehabilitacji.
- Depresja po udarze może być leczona farmakologicznie i niefarmakologicznie.
Wsparcie leczenia depresji po udarze może stanowić terapia VR TierOne.